CÓRNEA
La córnea es la capa transparente del ojo que ayuda a enfocar la luz. Cuando se ve afectada por enfermedades o lesiones, puede alterar seriamente la visión. Su tratamiento oportuno es clave para preservar la salud ocular.
En Oftalmólogos Dulanto, contamos con especialistas altamente capacitados en el diagnóstico y tratamiento de diversas patologías corneales, que van desde condiciones comunes como el ojo seco hasta enfermedades más complejas como el queratocono.

Pterigión (Carnosidad)
El pterigión, o carnosidad, es un crecimiento anormal de tejido sobre la superficie del ojo que puede extenderse hacia la córnea y afectar la visión si no se trata a tiempo.
En Oftalmólogos Dulanto contamos con especialistas en superficie ocular que ofrecen tratamientos eficaces y personalizados para mejorar tu salud visual.
CAUSAS
El Pterigión es causado principalmente por la exposición prolongada a factores ambientales que irritan los ojos. Los factores más comunes incluyen:
- Rayos ultravioleta (UV):
- Viento:
- Polvo y ambientes secos
El riesgo aumenta en personas que trabajan o pasan mucho tiempo al aire libre sin gafas con protección UV.


SÍNTOMAS
El pterigión puede provocar:
- Enrojecimiento y sensación de ardor.
- Mancha carnosa visible en la parte blanca del ojo.
- Sensación de cuerpo extraño o arenilla.
- Ojo seco o con picazón frecuente.
- Visión borrosa si el crecimiento invade la córnea.
Si experimenta alguno de estos síntomas, es importante acudir al oftalmólogo para una evaluación y evitar complicaciones.
TRATAMIENTO
El tratamiento dependerá del tamaño y los síntomas del pterigión:
- Tratamiento médico: Gotas lubricantes o antiinflamatorias para controlar molestias leves.
- Cirugía con suturas: Extirpación del pterigión con reconstrucción mediante puntos. Recuperación moderada.
- Cirugía con pegamento tisular: Técnica avanzada sin suturas que reduce el tiempo quirúrgico y acelera la recuperación (7 a 10 días).
Ambos procedimientos son ambulatorios y seguros. Para mayor información, visita la siguiente sección: Cirugía de Pterigión.

CAUSAS
El Pterigión es causado principalmente por la exposición prolongada a factores ambientales que irritan los ojos. Los factores más comunes incluyen:
- Rayos ultravioleta (UV):
- Viento:
- Polvo y ambientes secos
El riesgo aumenta en personas que trabajan o pasan mucho tiempo al aire libre sin gafas con protección UV.
SÍNTOMAS
El pterigión puede provocar:
- Enrojecimiento y sensación de ardor.
- Mancha carnosa visible en la parte blanca del ojo.
- Sensación de cuerpo extraño o arenilla.
- Ojo seco o con picazón frecuente.
- Visión borrosa si el crecimiento invade la córnea.
Si experimenta alguno de estos síntomas, es importante acudir al oftalmólogo para una evaluación y evitar complicaciones.
TRATAMIENTO
El tratamiento dependerá del tamaño y los síntomas del pterigión:
- Tratamiento médico: Gotas lubricantes o antiinflamatorias para controlar molestias leves.
- Cirugía con suturas: Extirpación del pterigión con reconstrucción mediante puntos. Recuperación moderada.
- Cirugía con pegamento tisular: Técnica avanzada sin suturas que reduce el tiempo quirúrgico y acelera la recuperación (7 a 10 días).
Ambos procedimientos son ambulatorios y seguros.
Para mayor información, visita la siguiente sección: Cirugía de Pterigión.
Confía en Oftalmólogos Dulanto
Si notas una carnosidad en tu ojo o presentas molestias visuales, acude a Oftalmólogos Dulanto. Te brindaremos un diagnóstico preciso y el tratamiento más adecuado para proteger tu visión.
Ojo Seco
El ojo seco es una condición frecuente en la que los ojos no producen lágrimas suficientes o estas se evaporan demasiado rápido, provocando molestias e incomodidad visual.
En Oftalmólogos Dulanto contamos con especialistas en superficie ocular que ofrecen diagnóstico preciso y tratamientos efectivos para aliviar el ojo seco y proteger tu salud visual.
CAUSAS
El ojo seco puede deberse a múltiples factores, entre ellos:
- Enfermedades autoinmunes
- Blefaritis
- Problemas en los párpados
- Factores ambientales
- Uso de pantallas
- Medicamentos


SÍNTOMAS
Los principales síntomas del ojo seco incluyen:
- Picazón, ardor y sensación de arenilla.
- Visión borrosa intermitente.
- Ojos rojos o irritados.
- Lagrimeo excesivo (reflejo de irritación).
- Presencia de mucosidad ocular.
Si experimentas estos síntomas, es fundamental buscar una evaluación médica adecuada.
TRATAMIENTO
En Oftalmólogos Dulanto personalizamos el tratamiento según el tipo y causa del ojo seco:
- Lágrimas artificiales:
Con o sin conservantes, según necesidad. - Tapones lagrimales:
Retienen las lágrimas en la superficie ocular. - Tratamientos complementario:
Gotas antiinflamatorias, compresas calientes, masajes palpebrales o higiene específica.

CAUSAS
El ojo seco puede deberse a múltiples factores, entre ellos:
- Enfermedades autoinmunes
- Blefaritis
- Problemas en los párpados
- Factores ambientales
- Uso de pantallas
- Medicamentos
SÍNTOMAS
Los principales síntomas del ojo seco incluyen:
- Picazón, ardor y sensación de arenilla.
- Visión borrosa intermitente.
- Ojos rojos o irritados.
- Lagrimeo excesivo (reflejo de irritación).
- Presencia de mucosidad ocular.
Si experimentas estos síntomas, es fundamental buscar una evaluación médica adecuada.
TRATAMIENTO
En Oftalmólogos Dulanto personalizamos el tratamiento según el tipo y causa del ojo seco:
- Lágrimas artificiales:
Con o sin conservantes, según necesidad. - Tapones lagrimales:
Retienen las lágrimas en la superficie ocular. - Tratamientos complementario:
Gotas antiinflamatorias, compresas calientes, masajes palpebrales o higiene específica.
Confía en Oftalmólogos Dulanto
Si sufres de ojo seco, en Oftalmólogos Dulanto te ayudamos a restaurar la salud y el confort de tus ojos con un tratamiento personalizado y efectivo. Contáctanos para una evaluación y mejorar tu calidad de vida ocular.
Queratocono
El queratocono es una enfermedad progresiva en la que la córnea se adelgaza y adopta una forma cónica, generando visión borrosa y distorsionada que afecta las actividades cotidianas.
En Oftalmólogos Dulanto contamos con especialistas en córnea que ofrecen diagnóstico avanzado y tratamientos personalizados para detener la progresión del queratocono y mejorar tu calidad visual.
CAUSAS
El queratocono puede tener múltiples factores desencadenantes:
- Genética: En muchos casos es hereditario; se estima que 1 de cada 10 pacientes tiene antecedentes familiares.
- Alergias oculares y frotamiento excesivo: Estas condiciones debilitan la córnea y aumentan el riesgo de deformación.
Evaluamos estos factores para ofrecerte el tratamiento más adecuado según tu condición.


SÍNTOMAS
Los síntomas pueden variar según el grado de avance:
Etapas tempranas:
- Visión levemente borrosa o distorsionada
- Sensibilidad a la luz
- Enrojecimiento e incomodidad ocular
Etapas avanzadas:
- Mayor distorsión visual
- Aumento progresivo de miopía o astigmatismo
- Cambios frecuentes en la receta de lentes
- Dificultad para usar lentes de contacto
Consulta con un especialista si presentas alguno de estos síntomas para evitar complicaciones.
TRATAMIENTO
El tratamiento depende del grado de progresión del Queratocono:
- Crosslinking Corneal (CXL): Fortalece la córnea con luz UV y riboflavina para frenar la progresión.
- Anillos Intraestromales: Corrigen la forma cónica de la córnea y mejoran la visión.
- Trasplante de Córnea: Se indica en casos severos cuando otros tratamientos no son efectivos.
Para mayor información, visita la sección: Cirugía de Córnea.

CAUSAS
El queratocono puede tener múltiples factores desencadenantes:
- Genética: En muchos casos es hereditario; se estima que 1 de cada 10 pacientes tiene antecedentes familiares.
- Alergias oculares y frotamiento excesivo: Estas condiciones debilitan la córnea y aumentan el riesgo de deformación.
Evaluamos estos factores para ofrecerte el tratamiento más adecuado según tu condición.
SÍNTOMAS
Los síntomas pueden variar según el grado de avance:
Etapas tempranas:
- Visión levemente borrosa o distorsionada
- Sensibilidad a la luz
- Enrojecimiento e incomodidad ocular
Etapas avanzadas:
- Mayor distorsión visual
- Aumento progresivo de miopía o astigmatismo
- Cambios frecuentes en la receta de lentes
- Dificultad para usar lentes de contacto
Consulta con un especialista si presentas alguno de estos síntomas para evitar complicaciones.
TRATAMIENTO
El tratamiento depende del grado de progresión del Queratocono:
- Crosslinking Corneal (CXL): Fortalece la córnea con luz UV y riboflavina para frenar la progresión.
- Anillos Intraestromales: Corrigen la forma cónica de la córnea y mejoran la visión.
- Trasplante de Córnea: Se indica en casos severos cuando otros tratamientos no son efectivos.
Para mayor información, visita la sección: Cirugía de Córnea.
Confía en Oftalmólogos Dulanto
En Oftalmólogos Dulanto te ayudamos a controlar el Queratocono con tratamientos modernos y personalizados. Agenda una consulta con nosotros para proteger tu visión a largo plazo.
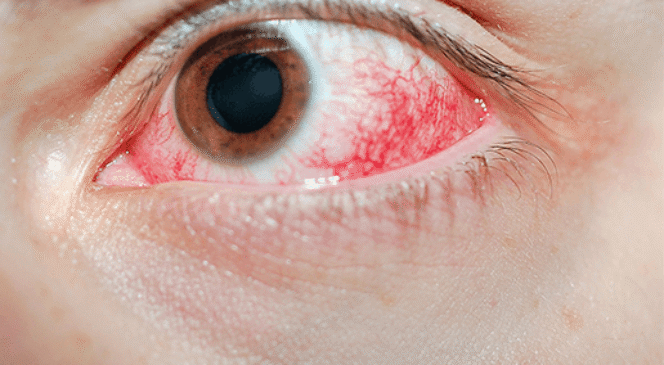
Queratitis (Úlcera de la Córnea)
Es una inflamación de la córnea, generalmente causada por una infección o lesión. En casos más graves, puede presentarse como una úlcera corneal, una herida abierta que puede provocar pérdida de visión si no se trata a tiempo.
En Oftalmólogos Dulanto contamos con especialistas en córnea que diagnostican y tratan esta afección de forma rápida y precisa, evitando complicaciones severas y preservando tu visión.
CAUSAS
La queratitis puede desarrollarse por múltiples factores, entre ellos:
- Trauma ocular
- Manejo inadecuado de lentes de contacto
- Virus del herpes simple
- Sistema inmunológico debilitado
- Lesiones o enfermedades corneales previas


SÍNTOMAS
Los síntomas de queratitis pueden presentarse de forma rápida e intensa:
- Dolor ocular repentino
- Ojo rojo e inflamado
- Disminución de la agudeza visual
- Fotofobia (molestia con la luz)
- Lagrimeo excesivo
- Secreciones purulentas o mucosas
Ante estos signos, busca atención médica inmediata para evitar daños irreversibles.
TRATAMIENTO
El tratamiento depende de la causa específica de la queratitis:
- Antibióticos: Para infecciones bacterianas.
- Antivirales: Para casos causados por el virus del herpes.
- Antifúngicos: En infecciones provocadas por hongos.
- Corticoides: Para controlar la inflamación (bajo supervisión médica).
- Lágrimas artificiales: Para mantener hidratada la superficie ocular.

CAUSAS
La queratitis puede desarrollarse por múltiples factores, entre ellos:
- Trauma ocular
- Manejo inadecuado de lentes de contacto
- Virus del herpes simple
- Sistema inmunológico debilitado
- Lesiones o enfermedades corneales previas
SÍNTOMAS
Los síntomas de queratitis pueden presentarse de forma rápida e intensa:
- Dolor ocular repentino
- Ojo rojo e inflamado
- Disminución de la agudeza visual
- Fotofobia (molestia con la luz)
- Lagrimeo excesivo
- Secreciones purulentas o mucosas
Ante estos signos, busca atención médica inmediata para evitar daños irreversibles.
TRATAMIENTO
El tratamiento depende de la causa específica de la queratitis:
- Antibióticos: Para infecciones bacterianas.
- Antivirales: Para casos causados por el virus del herpes.
- Antifúngicos: En infecciones provocadas por hongos.
- Corticoides: Para controlar la inflamación (bajo supervisión médica).
- Lágrimas artificiales: Para mantener hidratada la superficie ocular.
Confía en Oftalmólogos Dulanto
La queratitis es una emergencia oftalmológica que no debe ignorarse. En Oftalmólogos Dulanto te ofrecemos un diagnóstico rápido, tratamiento especializado y seguimiento continuo para cuidar de tu visión y salud ocular.
Independientemente de la condición o patología corneal que puedas estar experimentando, en Oftalmólogos Dulanto contamos con especialistas altamente capacitados que evaluarán tu caso de manera integral. Ya sea que necesites un tratamiento quirúrgico o no quirúrgico.
Nos aseguramos de que recibas la atención más avanzada y personalizada, con el objetivo de mejorar tu calidad de vida y mantener tu visión clara y saludable.
Preguntas Frecuentes
¿Qué es la córnea y qué función tiene?
La córnea es la capa transparente en la parte frontal del ojo. Actúa como filtro para la luz y ayuda a enfocar las imágenes en la retina.
¿Cuáles son los problemas más comunes de la córnea?
Algunos problemas incluyen queratitis, córnea seca, degeneración corneal y transparencia reducida, que pueden afectar la visión.
¿Cómo se trata una afección en la córnea?
El tratamiento depende del problema. Puede incluir gotas para la sequedad, cirugía o trasplante de córnea si es necesario.
¿Cuándo debo consultar a un especialista de la córnea?
Es importante consultar si experimentas dolor ocular, visión borrosa, sensibilidad a la luz o ojos rojos persistentes.
¿Es posible realizar un trasplante de córnea?
Sí, el trasplante de córnea se realiza cuando la córnea está gravemente dañada y no responde a otros tratamientos. Es una cirugía exitosa para restaurar la visión.