Cirugía ocular desde provincia en Perú: ¿cuánto tiempo debes quedarte en Lima y qué debes considerar?
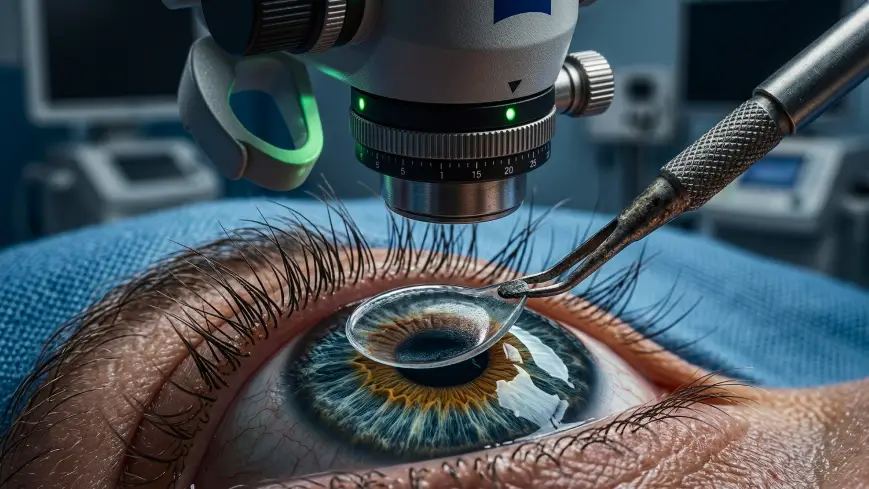
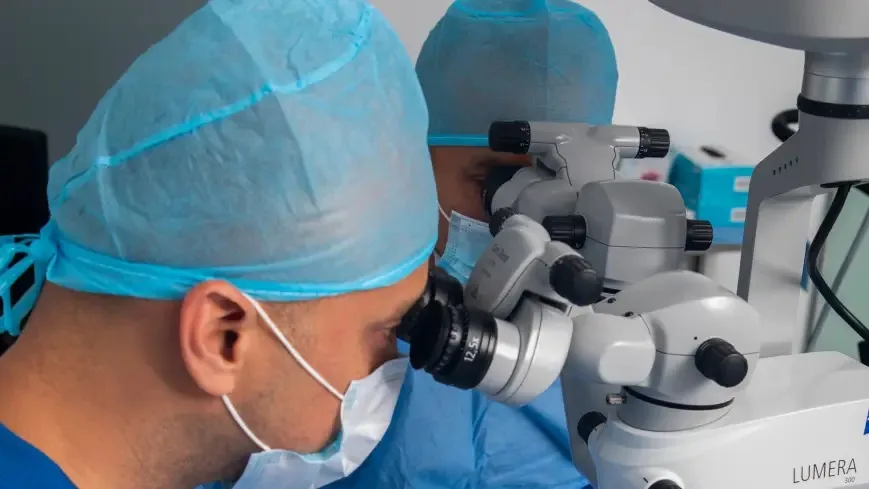
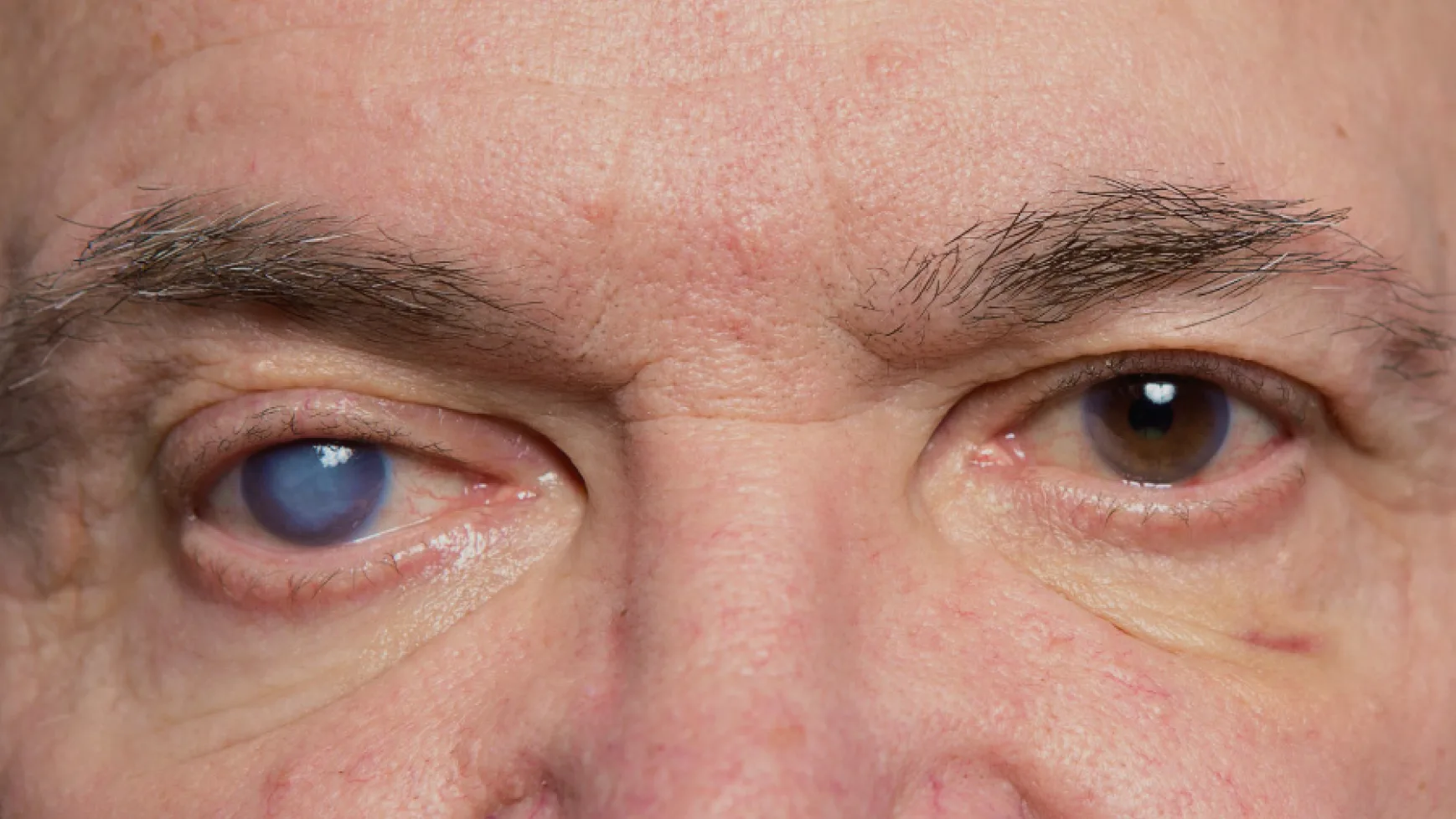
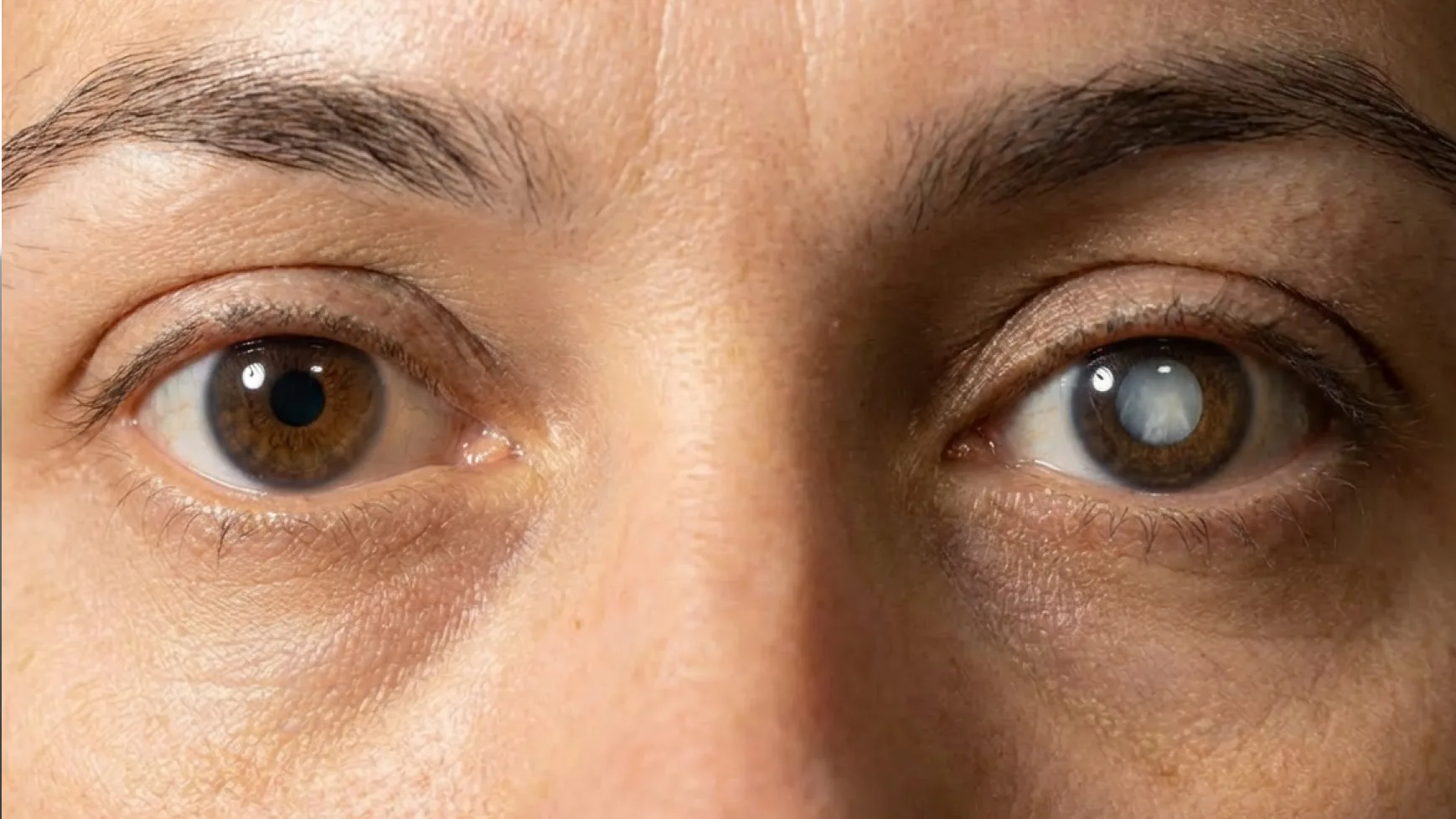
Si estás evaluando una cirugía ocular desde provincia, es completamente normal preguntarte cuánto tiempo debes quedarte en Lima, qué exámenes necesitas y cómo organizarte para que todo salga bien. Pacientes de Arequipa, Trujillo, Piura, Chiclayo, Cusco, Huaraz, Ica y Ayacucho viajan regularmente a Lima para acceder a tecnología oftalmológica de primer nivel y cirujanos subespecializados. Esta guía responde las dudas más frecuentes de pacientes de provincia para que puedas planificar con tranquilidad. ¿Se puede viajar a Lima para una cirugía ocular? Sí, y es más común de lo que imaginas. Muchos pacientes recorren entre 4 y 12 horas desde ciudades del norte, sur o centro del país para acceder a especialistas que no están disponibles en su región. Las cirugías más frecuentes en pacientes de provincia son: Cirugía refractiva (LASIK / PRK) para dejar de usar lentes Cirugía de catarata con lentes intraoculares Cirugía de pterigión (carnosidad) Procedimientos especializados de retina y córnea El proceso está diseñado para que puedas coordinar todo con anticipación, llegues con los pasos claros y regreses a tu ciudad de forma segura. Cómo coordinar tu cirugía ocular desde provincia: paso a paso Paso 1 — Contáctate antes de viajar Comunícate con Oftalmólogos Dulanto antes de reservar tu pasaje o alojamiento. Nuestro equipo coordinará la fecha de evaluación y cirugía para optimizar tu estancia. Puedes escribir por WhatsApp o completar el formulario en línea: solicitar cita. Paso 2 — Trae tus exámenes previos si los tienes Si ya tienes una prescripción óptica reciente, ecografía ocular u otro estudio, tráelos. Pueden reducir los pasos necesarios al llegar. Si no tienes nada, no es un problema: la evaluación completa se realiza aquí. Paso 3 — Planifica tu alojamiento cerca de la clínica Recomendamos hospedarte en un lugar tranquilo y cerca de la clínica para facilitar el control postoperatorio del día siguiente. El equipo de citas puede orientarte sobre zonas convenientes si lo solicitas. Paso 4 — Ven acompañado el día de la cirugía Aunque la mayoría de cirugías son ambulatorias y de corta duración, es fundamental que alguien te acompañe el día del procedimiento: no podrás conducir y necesitarás apoyo para llegar a tu alojamiento. Paso 5 — Asiste al control postoperatorio antes de viajar No te vayas sin el primer control. Es el momento en que el médico confirma que tu evolución es correcta y te da el alta para viajar. Salir antes puede comprometer el resultado. Evaluación previa: el paso más importante antes de la cirugía Antes de cualquier cirugía ocular, necesitas una evaluación completa para confirmar que eres candidato. Esta evaluación incluye: Medición de la agudeza visual Topografía corneal (mapa detallado de la córnea) Examen de fondo de ojo Presión ocular y análisis del nervio óptico Biometría ocular (necesaria para cirugía de catarata) En muchos casos, pacientes de provincia pueden realizar la evaluación el mismo día o un día antes de la cirugía, previa coordinación telefónica o por WhatsApp. Esto permite condensar el proceso en el menor tiempo posible. ¿Cuánto tiempo debes quedarte en Lima? El tiempo de estancia depende del procedimiento. Cirugía refractiva (LASIK o PRK) Evaluación + cirugía + control inicial Cirugía al día siguiente de la evaluación o ese mismo día (previa coordinación) Control a las 24 horas de la cirugía, imprescindible antes de viajar Estancia estimada: 3 a 7 días Cirugía de catarata Control obligatorio al día siguiente de la cirugía Segundo control entre el día 4 y 7 según evolución Estancia estimada: 5 a 7 días El ojo continúa mejorando semanas después; el seguimiento puede hacerse en provincia con indicaciones escritas Estos tiempos pueden variar según cada caso, por lo que siempre deben confirmarse durante la evaluación médica. ¿Cómo es la recuperación después de la cirugía? La recuperación depende del procedimiento realizado. Cirugía refractiva (LASIK o PRK) Mejora visual notable desde las primeras horas en LASIK Molestias leves: sensación de arenilla, lagrimeo, sensibilidad a la luz (temporales) Retorno a actividades cotidianas: 24–48 h en LASIK, 5–7 días en PRK No conducir el día de la cirugía ni el siguiente Cirugía de catarata Mejora visual progresiva: puede tardar días o semanas en estabilizarse Uso de gotas antibióticas y antiinflamatorias (instrucciones escritas para continuar en provincia) Evitar esfuerzos físicos, natación y exposición al polvo por 2–3 semanas El seguimiento a largo plazo puede coordinarse con un oftalmólogo de confianza en tu ciudad ¿Es seguro viajar después de la cirugía? En la gran mayoría de casos, sí. La clave es no viajar el mismo día de la cirugía y asistir al primer control postoperatorio antes de partir. Consideraciones importantes: Viaje en bus o avión: generalmente permitido a partir del día 2 o 3, según el médico En avión: la presión de cabina no afecta los ojos operados en condiciones normales Usar lentes de sol durante el viaje (especialmente en PRK y catarata) Llevar las gotas oftálmicas en equipaje de mano (no en bodega por temperatura) Traer indicaciones escritas del médico para seguir en provincia El momento exacto para viajar siempre lo indicará el oftalmólogo según tu evolución en el control postoperatorio. Recomendaciones si vienes desde provincia Si estás organizando tu viaje a Lima para una cirugía ocular, considera: Contacta a la clínica antes de comprar tus pasajes para confirmar fechas disponibles. Planifica un día extra de margen, siempre es mejor sobrar tiempo que faltar. Ven acompañado, especialmente el día de la intervención. Lleva todos los estudios previos que tengas (no es obligatorio, pero agiliza el proceso). Solicita al equipo médico un resumen escrito de tu evolución para tu oftalmólogo local. Evita actividades físicas intensas, piscinas y exposición al sol sin protección durante la recuperación. Guarda el número de contacto de emergencias de la clínica para cualquier consulta postoperatoria. Una buena organización permite que pacientes de provincias tengan una experiencia más tranquila y segura. ¿Por qué pacientes de provincia eligen operarse en Lima? Muchos pacientes de ciudades como Ica, Huancayo, Piura, Arequipa, Trujillo o Huaraz buscan algo específico: una clínica que no solo opere bien, sino que entienda su situación y les ayude