Visión borrosa: causas y cuándo acudir al oftalmólogo
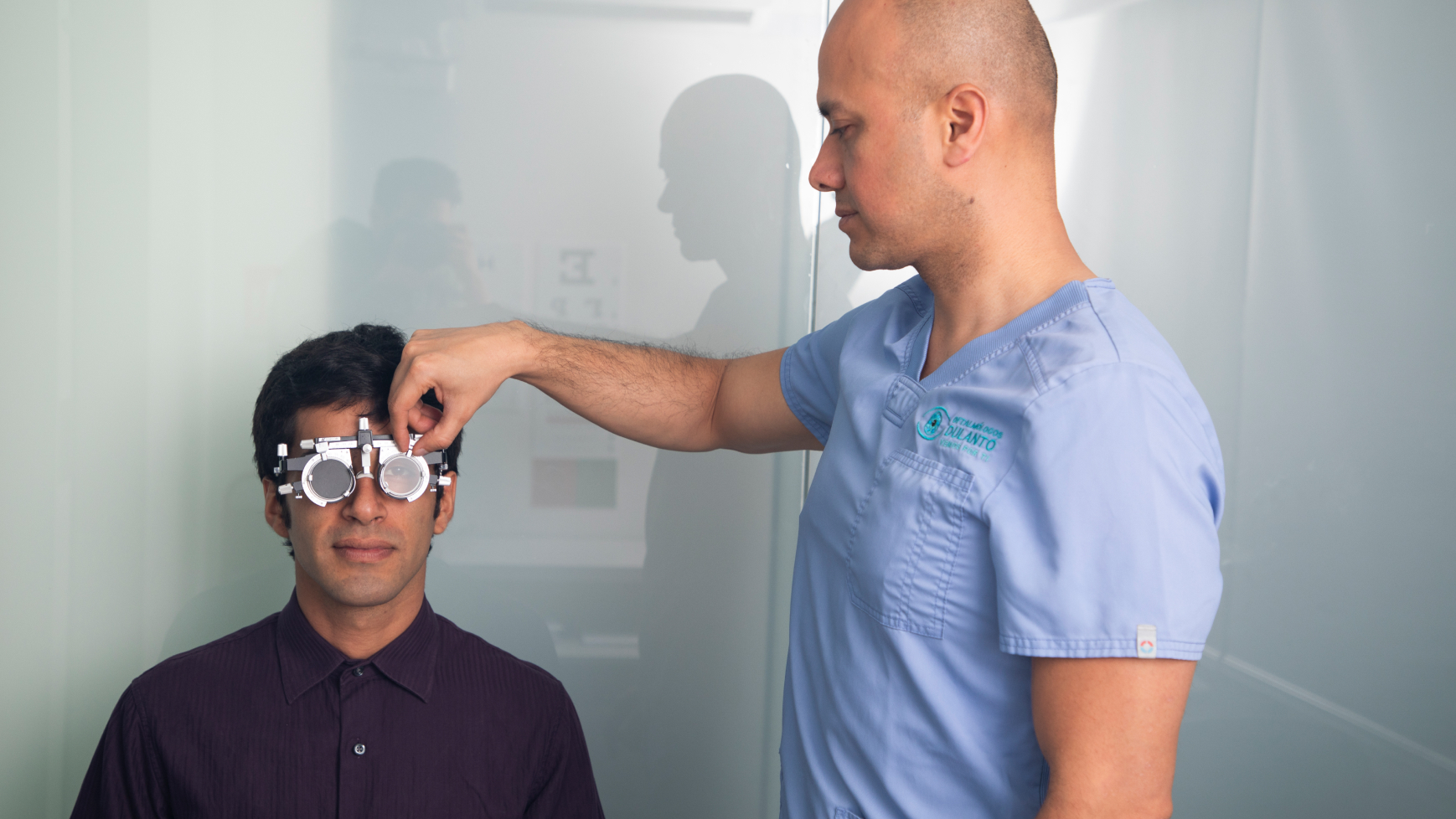
La visión borrosa puede aparecer de un momento a otro o instalarse lentamente. A veces se siente como si “faltara nitidez”, otras como un velo, una mancha o un enfoque que no termina de acomodarse. Lo difícil es que la visión borrosa puede ser algo relativamente simple (por ejemplo, cambio de medida) o una señal temprana de un problema que conviene atender con rapidez. En Perú, las autoridades sanitarias como el Ministerio de Salud (MINSA) promueven la prevención y el control oportuno en salud. En oftalmología, esa idea es muy valiosa: hay cambios de visión que no deberían “esperar a que se pasen”, porque el tiempo puede marcar la diferencia. La American Academy of Ophthalmology y el National Eye Institute coinciden en que varias enfermedades del ojo pueden avanzar sin dolor o con síntomas ambiguos al inicio, por eso la evaluación adecuada es clave. ¿Qué puede causar visión borrosa? La visión borrosa no es un diagnóstico; es un síntoma. Para orientarnos, el primer paso es identificar si ocurre en un ojo o en ambos, y si apareció de manera súbita o progresiva. Causas frecuentes (y muchas veces tratables) incluyen: Cambio de medida (miopía, hipermetropía, astigmatismo) o presbicia en mayores de 40. Ojo seco: ardor, sensación de arenilla y visión fluctuante (se nubla y luego mejora). Fatiga visual por pantallas: enfoque cansado, ojos pesados, necesidad de parpadear más. Alergia ocular: picazón, lagrimeo, enrojecimiento y visión borrosa leve por irritación. Catarata (sobre todo en adultos mayores): visión opaca, deslumbramiento nocturno y colores menos “vivos”. Causas que requieren más atención (según el contexto y síntomas): Problemas de córnea (por ejemplo, infecciones, úlceras o queratitis), especialmente en usuarios de lentes de contacto. Uveítis (inflamación interna del ojo), con dolor, fotofobia y ojo rojo. Glaucoma: algunos tipos pueden ser silenciosos; otros, agudos, pueden dar dolor intenso y visión muy borrosa. Alteraciones de retina o mácula: pueden causar mancha central, distorsión de líneas o pérdida súbita de visión. Retinopatía diabética: visión borrosa fluctuante o disminución progresiva, especialmente en pacientes con diabetes. En consulta, la diferencia entre “algo leve” y “algo urgente” suele estar en los detalles: velocidad de aparición, dolor, ojo rojo, síntomas asociados y antecedentes médicos. Síntomas de alarma: cuándo la visión borrosa puede ser un riesgo Hay señales que sugieren que la visión borrosa podría estar relacionada con un problema que necesita evaluación rápida. No significa que siempre sea grave, pero sí que conviene actuar con prioridad. Consulta pronto (idealmente el mismo día) si la visión borrosa se acompaña de: Disminución súbita de la visión (en minutos u horas), especialmente en un solo ojo. Dolor ocular moderado o intenso. Fotofobia (molestia marcada a la luz). Ojo rojo importante con dolor o secreción. Destellos de luz y/o aumento repentino de “moscas volantes”. Sensación de cortina, sombra lateral o pérdida de campo visual. Distorsión de líneas (por ejemplo, un marco recto se ve ondulado) o aparición de una mancha central. Visión borrosa tras un golpe en el ojo o exposición a químicos. Uso de lentes de contacto con dolor, enrojecimiento y visión borrosa (requiere especial cuidado). Un criterio útil: si el síntoma es nuevo, intenso o progresa, es mejor evaluarlo a tiempo que “aguantarlo” con gotas o descanso. Qué hacer en casa ante visión borrosa (y qué evitar) Cuando aparece visión borrosa, hay medidas seguras para orientarte mientras decides la consulta. La idea es proteger el ojo y evitar decisiones que compliquen el cuadro. Pasos útiles y seguros: Detente y evalúa: ¿es un ojo o los dos? ¿empezó de golpe o de a pocos? ¿hay dolor, enrojecimiento, destellos, mancha o sensación de cortina? Evita manejar si la borrosidad afecta tu seguridad, especialmente de noche. Descansa la vista si estuviste muchas horas frente a pantallas; parpadea conscientemente y mira a lo lejos por momentos. Si usas lentes de contacto y aparece molestia, retíralos y no los vuelvas a colocar hasta ser evaluado. Si sospechas ojo seco (arenilla, ardor, visión fluctuante), en muchos casos puede ayudar una lágrima artificial simple. Si el síntoma es recurrente, la evaluación es clave. Qué deberías evitar: No uses gotas con corticoide por tu cuenta. Pueden empeorar ciertas infecciones y elevar la presión ocular. Evita las “gotas para blanquear” de uso repetido: alivian de forma temporal y pueden provocar efecto rebote. No te frotes los ojos: aumenta la irritación y puede agravar problemas de córnea. No compartas gotas ni uses frascos antiguos: existe riesgo de contaminación. Si la visión borrosa dura horas, se repite con frecuencia o aparece junto a señales de alarma, lo más prudente es realizar un examen oftalmológico completo. Cuándo visitar al oftalmólogo y qué esperar en la consulta Conviene visitar al oftalmólogo cuando: La visión borrosa persiste más de 24–48 horas sin una causa clara. Aparece de forma repetida, aunque luego mejore. Hay dolor, ojo rojo, fotofobia o secreción. Notas distorsión de líneas, una mancha central o cambios en un solo ojo. Tienes diabetes, hipertensión o antecedentes familiares de glaucoma o enfermedades de retina. Usas lentes de contacto y presentas síntomas intensos. ¿Qué suele incluir una evaluación completa? Medición de agudeza visual y, si corresponde, refracción (medida). Revisión de la superficie ocular y la córnea con lámpara de hendidura. Medición de la presión intraocular, según el caso. Evaluación del cristalino (por catarata) y, si es necesario, revisión de la retina y del nervio óptico con dilatación. En algunos casos, estudios complementarios (por ejemplo, tomografía de retina o mediciones específicas) para precisar el diagnóstico. El objetivo de la consulta no es solo “indicar una gota”, sino identificar la causa real, explicar el pronóstico con claridad y definir un plan de tratamiento y seguimiento. En Oftalmólogos Dulanto evaluamos cada caso de visión borrosa de forma personalizada, para identificar la causa y definir el tratamiento adecuado.